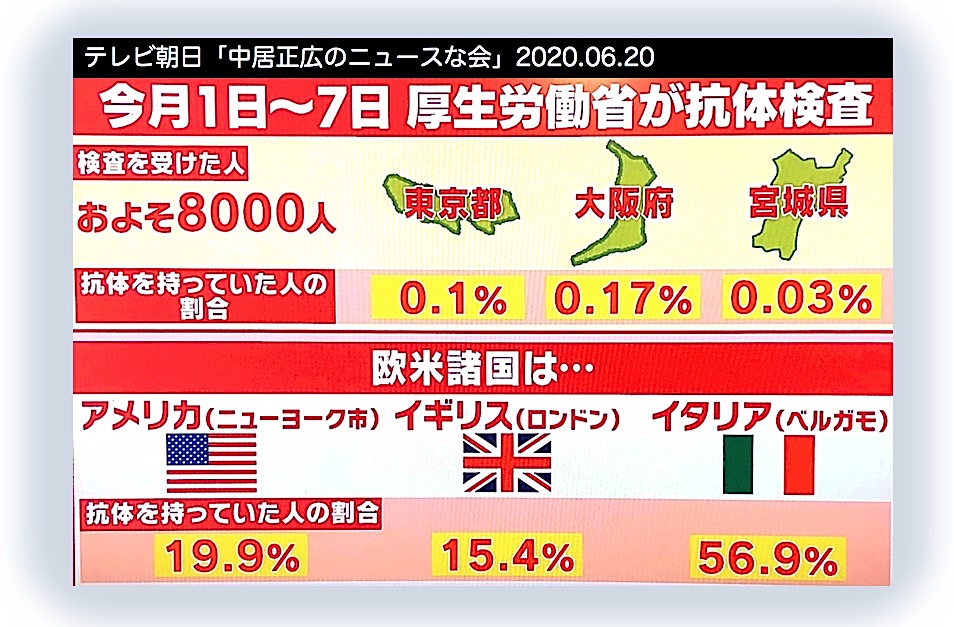
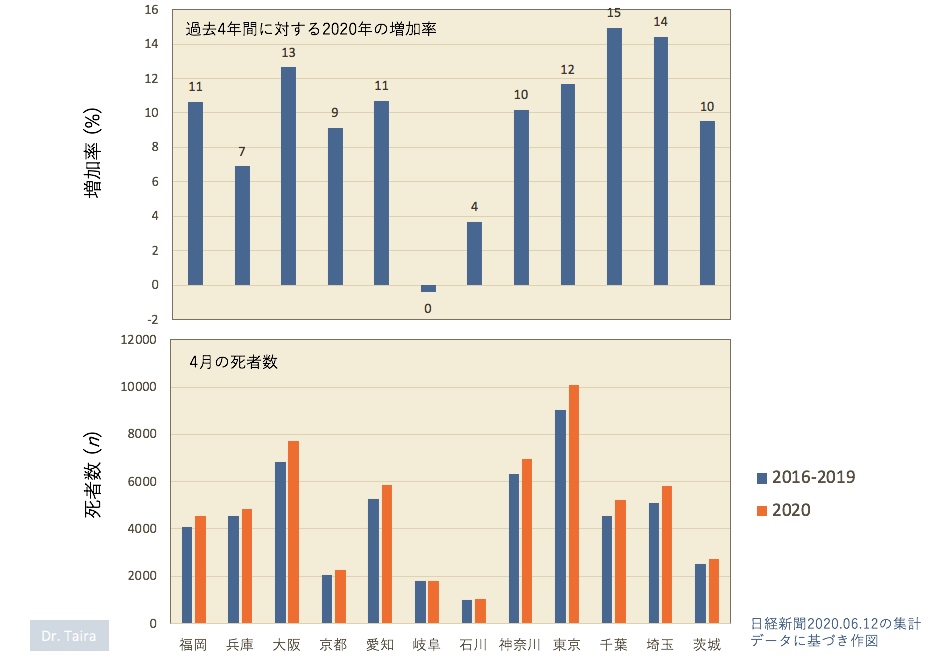
はじめに
COVID-19流行の中で、いかにして社会生活や経済活動を維持していくかということは大きな課題です。国や東京都は、感染症対策と経済活動の両立を掲げていますが、いざ感染症対策となると、これと言った具体的対策は現在ないように思えます。
とはいえ、日本における当初の脆弱だった検査態勢の状況に鑑みて、時を経るにしたがって検査拡充が叫ばれるようになってきたのは事実です。いま第1波の再燃による、東京都を中心とする陽性確定者の増加が顕著です(メディアは第2波と呼んでいるところが多いようですが)。
ここでは、感染症拡大防止と社会経済活動の両立の鍵となる、検査拡充の意義について述べたいと思います。併せて、日本では相変わらず検査拡充を非合理とする医療専門家の方々がいますので、BuzzFeedに掲載された彼らの最近の言説 [1] も挙げながら、その矛盾と誤謬を指摘したいと思います。
1. 検査拡充の意義
これまで何度も指摘してきたように、感染症拡大の予防原則は「検査と隔離」です。SARS-CoV-2も含めてウイルスはヒトの中でしか増殖できませんので、人と人が接触しなければウイルス伝播は起こりません。したがって感染している人を検査で見つけ出し、いち早く隔離すること、あるいは人と人が接触しないようにロックダウンを行なうことが感染拡大を防ぐ決定的方法です。
しかし、古典的なロックダウンや大規模接触機会削減のみでは、経済的ダメージが大きく、人の生活そのものが成り立たない可能性があることは、すでに日本のみならず世界中の人たちが経験済みです。そこで、いま模索されているのが、本来はトレードオフの関係にある感染防止と経済活動の両立であり、そのための前者への近代的ツールの導入です。
SARS-CoV-2の感染様式は、飛沫感染、エアロゾル感染、接触感染、そして最近指摘されている空気感染です。これらを考えると、人々の行動変容や新生活様式(いわゆる"new normal)は、感染症拡大抑制に寄与することは容易に想像できます。たとえば、マスク着用、手洗い励行、物理的距離(physical、distance)の維持、遮蔽物の設置、換気、時差行動、リモートワークなどが含まれます。しかし、これらが感染防止に効果があることは何となくイメージできるものの、その組み合わせの有効性について具体的にかつ定量的に報告した例はまだないようです。
一方、近代的な検査(testing)、隔離(isolation)、接触追跡(contact tracing)のサイクルの実施は最も感染防止に効果があり、世界標準の感染症対策になっています。なぜなら、このサイクルが感染リスクの排除を科学的に証明できる確実な方法だからです。その意義に関する論文や論説はたくさんありますが、ここではスイスの医療専門家が出した論文 [2] を取り上げて、あらためて解説してみたいと思います。
SARS-CoV-2の基本再生産数R0は2–3とされていますが、流行の中での実際の再生産数(実効再生産数)Rを1以下にできれば、理論上流行は減衰に向かいます。R<1にするためには、伝播の50–70%を抑える必要がありますが、もちろん検査だけではこれを達成すことはできません。その上で当該論文では、検査拡充の戦略(liberal testing strategy)について次のような意義を挙げています。
1. 陽性者を隔離、あるいは病院に収容し、濃厚接触者を追跡する起点になる
2. 事実、韓国では網羅的な検査によって新規感染者数を劇的に減らした
3. 致死率を正確に見積もるのに必須である
4. 感染者を正確に把握することは医療資源の確保、とくに必要な病床数やICUを準備するための情報として必須である(軽症、中等症、重症感染者の比率を正確に知ることが重要)
5. 流行の全体像を明確に把握できる(感染者数が不明瞭であれば、感染症対策が有効であったかどうか評価することはむずかしいし、対策の修正が必要な時点もわからない)
検査拡大や接触追跡にはコストがかかります。しかし長期的に見た場合、検査・隔離による早期の制御が、接触削減対策にかかる経済コストや社会的コストを軽減できると、論文は指摘しています。何よりも検査が十分になされなければ、正確な疫学情報も得られず、科学的根拠に基づく対策もできないということです。
2. 無症状者への検査の必要性
SARS-CoV-2については、不顕性感染からの二次感染が起こることはもはや常識になっています。考えてみればこれは当たり前で、感染者が自覚症状のない段階で行動をするために、知らないうちに感染を広げているということになるでしょう。症状が出てしまった人や具合が悪い人は、自宅で療養するか、検査を受け、隔離されるのが普通なので、無症状者に比べれば、スプレッダーになる機会は少ないと考えられます。
2020年5月にサイエンス誌に掲載された論文では、従来の感染伝播データに基づいた数理モデル解析で、無症状者からの感染伝播が52%(発症前感染者46%+無症候性感染6%)を占めると報告されました [3](図1)。

図1. 感染後からの発症前無症状者、有症状者、無症候性感染者、および汚染環境の二次伝播(R0)に対する寄与の程度と日数 (文献[3]からの転載図に加筆).
このサイエンス論文では、聞き取りなどによるアナログ的接触追跡調査によって感染流行を制御していくことは、不可能であるとしています。そして自動追跡と感染を迅速通知を可能とするアプリの活用が、流行を抑えるのに有効だと述べています。
日本のクラスター対策では、聞き取りによるアナログ的調査がメインでしたが、厚生労働省は6月にやっと接触確認アプリCOCOAの導入に踏み切りました。アプリ導入は一歩前進ですが、課題はアプリの普及率です。上記論文では、アプリが効果的に働くためには60%以上の人が利用する必要があるとしています。日本のアプリの普及率は現在1千万人にも及ばず、機能する段階になっていません。
先月、米国アカデミー紀要に出版された論文は、やはり伝播のモデル解析で、二次感染の半分以上(約51%)は、発症前無症状者と無症候性感染者を合わせたサイレント・スプレッダーによって起こると報告しています [4]。そして、有症状者の隔離だけでは意味がなく、感染拡大を人口の1%以下に留めるためには、無症状感染者の1/3以上が隔離される必要があるとしています。したがって、有症状者の隔離に加えて、無症状感染者の検査と追跡が補完されなければならないというのが結論です。
反対の見解もあります。英国では4月に、インペリアル・カレッジ・ロンドンの研究グループが、網羅的な検査よりは医療従事者などの高リスクの集団に検査を集中適用した方が、感染拡大抑制に効果は高いという報告を出しました [5]。英国NHSも当初このような検査方針でした。しかし、現実として、英国の感染抑制対策がうまくいったとは必ずしも言えません。結局、現在は「症状があれば一刻も早く検査しろ」というように方針変更されていますし、無症状者も医師の判断があれば検査を受けられるようになっています [6]。
またこれも英国の研究チームの論文ですが、数理モデリングによって、事前確率の高いと考えられる環境での発症時の自己隔離と濃厚接触者の探知が、集団検査よりも二次伝播の減少効果が高いことを示しています [7]。すなわち、二次伝播の減少率は、発症時の自己隔離のみが29%、自己隔離+家族レベルでの隔離が37%、自主隔離+家族レベルでの隔離+すべての濃厚接触者の探知で57%となりました。これに比べて、1週間で人口5%ペースの集団検査単独では2%の減少にしかなりませんでした。
ただし、このモデルは家庭、職場、学校などの集団発生が起こりやすい環境での伝播を前提としており、無症状者からの市中感染は考慮されていません。また、集団検査といっても実際の流行対策では有症状者やその濃厚接触者も加えてまずは集中的に検査され、ランダムな集団検査が行なわれることはありませんが、その点はこの論文では無視されています。よって単に有症状者の自己隔離と集団検査との比較はあまり意味がないでしょう。そして、中国武漢での全集団検査のような場合では、この論文モデルは意味をなしません。
このように感染症拡大抑制に対する世界の取り組みは、無症状感染者も含めた検査、隔離、接触追跡のサイクルの実施の方向に流れています。その究極は、上述した中国武漢市における全員検査(1,000万人近い検査数で300人の無症状感染者を検出)でしょう。感染者を逃さず検出し、隔離すれば感染は起こらないという強力な科学的証拠提示の実例がここにあります。ただし、他国がこれを真似できるかどうかは別ですが。
社会経済活動を維持する上での検査の意義は、それに携わる人々の科学的安全性(リスク排除)の証拠を提示することです。そして、その科学的証拠によって人々は、経済活動の動機付けとなるための安心感を与えられることになります。逆に検査によってリスクがあると判断されれば、経済活動は修正・縮小を強いられます。ここでの基準は、症状があるかどうかは関係なく、感染を広げる恐れのあるウイルスの伝搬媒体(感染者)であるかどうかということになります。
米国の疾病予防管理センターCDCは、無症状者の検査も含めてSARS-CoV-2ウイルスのPCR・抗原検査の対象者を5つのカテゴリーに分けています [8]。すなわち、1) COVID-19が疑われる有症状者、2) ウイルス汚染が疑われる無症状者(伝播の制御)、3) ウイルス汚染に関係ない無症状者(特別な区域・場所における前検査)、4)治癒・隔離解除対象者、5) 公衆衛生監視における集団被検者、の5分類です。
ここで、CDCの検査の分類も踏まえて、目的に応じたPCR検査の個人的な考え方を表1にまとめます。検査は大きく4つのカテゴリーと目的に分類されていますが、いずれもSARS-CoV-2の遺伝子断片を検出するということでは同じです。
表1. 検査の四つのカテゴリーと目的(事前確率が高い[++]、中程度[+]、低いまたは当てはめられない[印なし]場合に分けて表示)

表1のカテゴリー1は、従来のクラスター対策で用いられていたような事前確率(有病率)が高い場合の検査の目的です。カテゴリー2aの濃厚接触者の追跡はクラスター対策でも行なわれていましたが、無症状者は検査対象外でした。カテゴリー2bは病院、高齢者介護施設、新宿のホストクラブなどで行なわれた集団検査(スクリーニング)が当てはまりますが、中国武漢での集団検査のように、事前確率が不明な場合もあります。カテゴリー3は上記したように経済を回すための検査です。カテゴリー4は少々特殊ですが、下水の監視(→下水のウイルス監視システム)などが相当します。
2. PCR検査の拡充と限界の誤謬
2.1 日本の現状
まずは現在の日本の検査の状況はどうでしょうか。検査拡充は声高に言われるようになりましたが、それに対する動きは依然として鈍いです。東京都では新規陽性者が200人/日を越えるようになり、検査数が増えたことが要因として挙げられていますが、それでも3千人/日程度の検査レベルです。全国的にも9千人/日を越えません。
そして、感染症防止策としての検査の位置づけと検査拡充の方針が、依然として明確でありません。表1のカテゴリー2bについては、新宿におけるホストクラブの集団検査、カテゴリー3については、プロサッカーやプロ野球における自発的な安全証明検査などの散発的な事例はありますが、政府の方針として明示・徹底されていません。
すでに1日の新規陽性者数が日本を下回るようになったドイツでは、いま6万件/日の検査実績があり、さらに拡充の動きがあります。この検査数を可能としている理由は、250の民間会社が分散して仕事を担っているからです [9]。
日本では、厚生労働省-国立感染研究所が統括しながら、地方衛生研究所でPCR検査を担うという行政検査システム、積極的疫学調査、クラスター対策の初動方針の思想が、負の側面からいまだに尾を引いていると言えるでしょう。今でこそ、民間会社が検査の中心を担うようになりましたが、検査が一気に広がらない根っこがここにあります(→あらためて日本のPCR検査方針への疑問)。
流行当初、本来なら、重症者を生まないように検査を広げて早期発見、早期治療を行なうべきだったのに、検査態勢の脆弱性(前回のパンデミック以降検査拡充を行なわなかった国の怠慢)もあって、とられた苦肉の策がクラスター対策でした。受診の目安まで設けて検査を絞り込み、重症者を探し出すという戦略をとることで、当時の検査方針が正当化されたように思えます。つまり検査と隔離という防疫の基本原則を捨て、意図的に医療という枠で検査の囲い込みを行なったと言えます。
そしてその初動方針の無謬性を保つために、既得権益を守るために、いまだに変な理屈がまかり通っているとも言えます。あるいは、依然として医療の観点(表1のカテゴリー1)からしか検査を考えられていないのかもしれません。表1に示した検査の多目的を頭に入れながら、一部の医療専門家の主張の誤りを指摘していきたいと思います。
2-2. 分科会での話
その変な理屈の一つが、旧専門家会議の中心メンバーである医療専門家による言説です。新型コロナウイルス感染症専門家の分科会の尾身茂会長は、7月6日の第1回会合後の記者会見で、検査体制拡充を戦略的に進める必要性を強調しました。
しかし、相変わらずPCR検査の診断特性としての感度や特異度を持ち出して「偽陽性と判定されれば、感染していないにもかかわらず本来必要のない自宅待機やホテル療養などの措置を取られる可能性がある」、「偽陰性であれば知らずに感染を広げてしまうリスクがある」と、従来の検査拡充反対に使われた論理を展開していました。
また、「リスクが低いところで、ほとんど感染者のいないポピュレーション(集団)を対象にやると、どんどんと偽陽性が増え、偽陰性が減っていく。これは感染症対策の常識なんです」という、ベイズ定理に基づく教科書的確率論を述べていました。感染症対策の常識と言っていますが、これは従来の臨床検査における一般論です。
一方で、PCR検査の感度や特異度、ベイズ推定に基づく確率論は詭弁であることを、先のブログ記事「新型コロナ分科会への期待と懸念」、「PCR検査の精度と意義」、「PCR検査をめぐる混乱」で、散々指摘したとおりです。分科会長の立場での見解は影響力が大きいので、発言は慎重にお願いしたいものです。
2-3. BuzzFeedの記事
似たような主張が、また、7月10日のBuzzFeedの記事 [1] で述べられていました。この記事では、米国国立研究機関博士研究員の峰宗太郎医師(ウイルス学、免疫学)および神戸大学病院感染症内科教授の岩田健太郎医師の言述を紹介していました。
峰宗太郎医師は「検査前確率(事前確率)が低い場合には、やはり偽陽性の可能性は特異度がかなり高くてもゼロではない。偽陽性では本当は感染していないのに隔離されてしまう、時に感染のリスクが上がるようなところへ入れられてしまうなど、より人権的に問題になる結果を招くこともある。いずれにせよ、どこまでも問題です」と述べています。
結論から言うと、この偽陽性に関するこの言説は従来の臨床検査に当てはまることであり、その発生メカニズムが異なるPCR検査には当てはめることができません。この言説の発端の一つは、1994年に出版されたBMJ論文です [10]。この論文では、「感染流行の程度が低い(事前確率が低い)場合は検査の偽陽性の発生リスクが高くなる」と述べられていますが、現行のSARS-CoV-2検査に使われているリアルタイムPCRが登場する以前の話です。
先のブログ「新型コロナ分科会への期待と懸念」でも書いていますが、ここで再度指摘します。SARS-CoV-2のPCR検査で偽陽性が出ることは、その検出原理から言ってほとんどないですが、(私が知る限り)唯一報告している論文の例 [11] から、偽陽性が発生する場合を考えてみましょう。
たとえば、SARS-CoV-2のプライマー/プローブに反応した未知のウイルスを拾ったり、プローブのオフターゲット結合による非特異的分解で陽性シグナルが出る場合などが想定されます。しかし、このような具体的な非特異的反応はこれまで報告がありません。
繰り返しますが、上記のような原因での偽陽性は滅多に起こることではありません(まず起こらない)。より偽陽性が起こる可能性が高いのは、ヒューマンエラーで検体の汚染(コンタミ)が起こったり、治癒しているのにウイルスの残骸があったりして遺伝子を拾う場合です。ただし、これらは臨床診断としての偽陽性であって、分析上は完全な陽性です。
そして、岩田教授も「岩手の検査は合計で1000件程度です。もし、これを1万、10万とやれば偽陽性の問題が出てくるリスクが高まると言えるでしょう」と言っています。しかし、そもそも感染者がいなければ、コンタミが起こる機会もウイルスの残骸を拾う機会もないわけですから、偽陽性は発生しようがありません。つまり有病率が低いほど、事前確率が低いほど、偽陽性は起こらないのです。もし、岩手県に感染者がいないのなら、いくら検査しても偽陽性は出ないでしょう。この意味で分科会が言っていることも、PCR検査については正しくありません。
なぜこのような誤解が起こるかと言えば、繰り返しますが、教科書に載っているベイズ推定に基づく確率論で単純に偽陽性を語っているからです(→新型コロナ分科会への期待と懸念)。ベイズ推定では一定の確率で偽陽性が発生することを前提としていますから、事前確率が低いほど真陽性に対する偽陽性の割合が高くなり、陽性的中率が下がります。しかし、PCRのように、非特異的反応が起こりにくく、主にコンタミネーションよって偽陽性が起こる検査では、ベイズ確率論は当てはめることはできません。
日本のこれまでの状況を考えたらよく分かります、これまでPCR検査されて陰性となった人たちが約40万人、陽性になった人が約2万人います。それでは、偽陽性が原因で隔離・入院措置を受けたという人が何人いるでしょうか。そのような報告は皆無です。
記事には、「新型コロナウイルスによる死者を減らす上で重要なことは、重症者を見つけることと適切な治療を行うことだ」とクラスター対策の初動方針と同じようなことが述べてありました。しかし、これも繰り返しますが、重症者を見つけるということでは本末転倒です。検査で感染者をあぶり出し、早く治療を開始して重症化を防ぐこと、そして、当たり前ですが、感染者を増やさないことが重症者や死亡者を減らす上で最も重要なことです。
さらに、「無症状者かつ事前確率の低い人に対する検査というのは、妥当性は低い」と峰医師は説明しながら、その理由を以下のように挙げています(図2)。

図2. BuzzFeed [1] からの記事の抜粋-1
この論理はすべておかしいので、逐次以下に挙げていきます。とくに図2-注1は、誤謬や的外れがあります。
(1)の「事前確率が低ければ、実際に感染している可能性はそもそも非常に低い」というのは当たり前。しかし、事前確率が低いから感染者がいない、見逃してよいということにはならない。
(2)、(3)の「安心」という言葉を出している部分は、安心と安全を取り違えている。社会経済のための検査は安全(あるいはリスク)を判定するために行なう。
(4)「偽陰性の問題はどこまでもつきまとう」は、検査数が多くても少なくてもどこでも起こる問題であるので、まったくの的外れ。
(5)検査は感染を証明するために行なうものであり、その後に感染するかどうかは関係のない話で詭弁。なぜなら感染の機会はすべての人に当てはまることであるから。そもそもこの文脈は「検査」や「安心」とは関係ない。「検査をするより予防」、「普通に生活をする方がよい」で、感染しない保証はないし、検査なしでは感染の有無さえわからないという、およそ非科学的で観念的な話に陥っている。
驚いたのは、記事で「偽物の安心」という峰医師の言葉が出てきたことです(図3)。上述したようにこの人は安全と安心の意味がわかっていないようです。まず、偽陰性をとりあげて「複数回検査を行なえば見落とさないという考え方は明確な誤りなのです」と言っていますが、そもそも偽陰性も偽陽性も2回以上検査して初めてわかることです。つまり、追検査で確定診断する必要があります。偽陰性を問題として挙げておきながら、複数回の検査の考えを否定するとするというのは論理破綻です。
そして真の安全、偽物の安心という言葉が出てきますが(図1-注1)、検査の目的は安全性(あるいはリスク)の判定のためであって、安心のためではありません。安全とは、具体的なリスクが排除され、そのことが科学的に(客観的に)裏づけされている状態を言います(→食の安全と安心)。すなわち、検体にウイルスの遺伝子が入っていないという検査による科学的裏付けによって、安全性(その逆であればリスク)が証明されるわけです。したがって、「真の安全性」という言い方はあり得ません。
そして、その安全性を得たことに基づいて、初めて被検者の安心という感情が入ります。安心というのはあくまでも主観によるものなので、それに本物も偽物もありません。逆に安全と言う科学的事実があっても、まだ不安と思う人がいるかもしれません。このように、安全(客観性)と安心(主観性)は異なるものです。
社会経済活動の中での検査(表1-3))の意義は、検査→安全性の確定→安心がセットになって活動の実施に向かう起点になることです。したがって、図3-注1にある「安心のための検査」がそれを指してのことなら、「安心のための」は「社会経済活動のための」と読み替えるべきでしょう。そして、検査が科学的安全性を保証し、そこから生まれる安心が実施への動機付けになるわけですから、それを非合理的と考えるのはまったくのナンセンスです。

図3. BuzzFeed [1] からの記事の抜粋-2
図2-注2にある、完全な封じ込めが無理なことはむしろ当たり前です。不可能なことを挙げて、封じ込めと言う論点を否定することはストローマン的論法であり、詭弁です。
この論点においては、R<1にするための科学的根拠に基づいた対策を考えるべきであって、検査はその中心になるものです。そのようなアプローチを無視しながら、「予防策を徹底した生活」とか「新しい生活様式」というような、自ら非科学的、観念的な話に飛躍しています。
「どこまで行っても、この流行状況においては、『あらゆる人に検査を』は机上の空論、偽物の安心感、そしてコスト無視の、決して妥当ではない言説です」という峰医師の言説は、それこそありもしない話に飛躍させた、非科学的な空論というものでしょう。
岩田教授も、「有病率が非常に低いところでPCRをやるとたいていは陰性に出ます。しかし、まれに陽性に出た場合に、それが偽陽性になる可能性が高まる。少なくとも、有病率が高いところよりはずっと高まる。これが特異度の問題です」と言っており、完全に同じ間違いを犯しています。
いやはや、一体どこからそのような言説が出てくるのでしょう? 感度や特異度をやり玉に挙げたかと言えば、今度は有病率とか事前確率とか言い出して、世界のどこを探しても見当たらない、わけの分からない詭弁を展開しています。これらの人たちは、当初の自己推論の怪しさに対する批判に引っ込みがつかなくなり、つじつまを合わせようとしてどんどんおかしな論理展開になっている感じがします。
検査の限界はもちろんあります。「今日陰性であっても明日は陽性となるかもしれない」という話し方をする医療専門家は欧米にも少なからずいます [12]。ただ、ここからが日本と違うところですが、検査の限界を指摘しながらも検査拡充に否定的な意見になることはまずありません。検査の限界性に鑑みて、さまざまな検査や衛生意識に立脚した行動変容の総合的な組み合わせが、社会生活を維持するのに必要だという見解になるのが普通です [12]。
蛇足ですが、BuzzFeed Japanはメディアの責任として、上記のような新型コロナの検査に関する流言飛語とも思えるような医療専門家の言説を載せるのではなく、国の検査拡充の方針に沿った適切な見解をもつ、しっかりとした専門家の意見を記事にすべきでしょう。
3. 感染防止と経済活動の両立のシミュレーション
経済活動と感染拡大防止の両立させるためには、検査と隔離だけでも、ロックダウンだけでも、生活・行動の変容だけでも困難です。これらのアプローチをうまく組み合わせて、社会経済活動を維持しながら、最小限の感染に抑える方法が模索されています。近代的な検査、隔離、接触追跡はその中心になる要素です。
先のブログ記事「流行第1波の再燃」でも紹介したように、九州大学の小田垣孝名誉教授(社会物理学)は、経済活動と感染拡大防止の両立を想定して、一般的な「SIRモデル」を改良して、「検査と隔離」の効果のシミュレーション結果を公表しています。
その結果、感染状況を1/10に減らすためには、もし検査数を倍増にするなら接触機会が5割減でも14日で達成できること、検査数が4倍増なら接触機会をまったく削減しなくても8日で達成できることを導きました。つまり、検査・隔離の拡充の効果がきわめて大きいことを示したことになります。
英国ダラム大学の経済学者 T. アブダラヒム教授は、数理モデル(SIRモデル)を使って、感染抑制と経済活動の両立を可能とする検査の頻度を算出しています[13]。私は数理モデルについては門外漢なので、彼の論文を読んでいても詳細は理解できませんが、概要だけは掴むことができます。
結論として彼のモデルでは、R<1を達成するための検査率は、30%削減で1.5%、10%削減で4%になっています。そして、65%の接触削減をかけても0.1%/日の検査率であれば、感染防止はむずかしいだろうと述べています。これを東京都に当てはめると、30%削減なら21万人/日、10%削減なら56万人/日という検査率になります(図4)。現在、東京の検査数が最大で3,000件/日と言われていますので、もう比較にならないほど足りません。おそらく無理です。
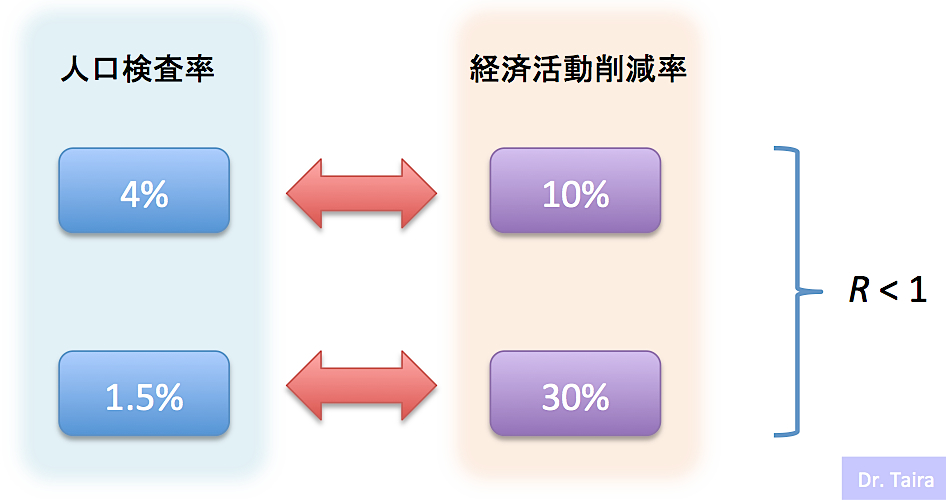
図4. R<1を達成するための人口に対する検査率と経済活動削減率との関係.
ただ、英国は日本と比べると累積感染者数が14倍なので、単純にその数で割って東京都に必要な検査率を出せば、30%削減で15,000人/日、10%削減で40,000人/日の検査率になります。30%削減なら現在の検査数の約5倍になり、それほど非現実的な数字ではなくなります。東京都は当面10,000件/日の検査能力を目指すとしているようです。
不思議なのは、日本の政府クラスター斑や数理モデルの専門家から、このような検査と隔離の効果を考慮したシミュレーションの試みが示されないことです。先日、第84回日本循環器学会学術集会オープニングセレモニーで、山中伸弥教授と西浦博教授の特別対談がありましたが、ここでも接触機会削減と検査拡充の組み合わせによる感染拡大抑制については話題となっていませんでした。西浦教授は「スマートな接触削減」を提言しているようですが、検査拡充に関心がないのでしょうか。それとも検査に政治的臭いを感じてあえて避けているのでしょうか。
おわりに
緊急事態宣言解除の際に、安倍総理大臣は、上述のサイエンス誌の論文内容 [3] にまで言及して「接触確認アプリの導入」を進めると表明しました。そして民間検査機関への支援や大学にある検査機器を活用する「検査機能の拡大」を進めると述べました [14]。接触アプリは導入されましたが、その普及も検査の拡充も依然として進んでいません。
つまり、従来以上の感染症防止策としては何もないのが現状です。社会経済活動の維持を目指すと言うなら、それを可能とするかもしれない上記の近代的ツール(遺伝子・分子検査+アプリ)の拡充が必須であるわけですが、国も東京都もその他の自治体も具体策として見せていません。
根っこには政治介入さえ拒む、検査拡充の非合理性を唱える一部の医系官僚や医療専門家の集団がいるということでしょう。これは、検査を医療の論理のみでしか考えられない、あるいは検査拡充に対して不都合な意識がある集団を指します。社会における検査の活用を論じる時に、特異度や有病率(事前確率)などを持ち出して本末転倒の言説(虚言)を展開するという、感染症対策を進める上での阻害の存在でしかありません。
政権は、経済復興策としてGoToトラベルキャンペーンを前倒しで進める計画のようですが、肝心の防疫対策ができていない現状では、感染拡大キャンペーンになることは火を見るより明らかです。せめて検査とセットのGoToトラベルのようなメニューを出せないものでしょうか。
マスクを着ける、3密を避ける、物理的距離をとる、手を洗うなどの要請は、言われなくても国民はわかっています。要請をする以前に、国はやるべきことをやってほしいと願う次第です。
引用文献・記事
[1] 千葉雄登:「あらゆる人に検査を」で得られるのは偽物の安心。PCR検査の特異度が99.9999%でも、議論は変わらない. BuzzFeed. 2020.07.10.
https://www.buzzfeed.com/jp/yutochiba/covid-19-pcr-false-positive
[2] Marcel, S. et al.: COVID-19 epidemic in Switzerland: on the importance of testing, contact tracing and isolation. Swiss Medical Weekly, 150 (11-12). w20225 (202). ISSN 1424-7860. https://smw.ch/article/doi/smw.2020.20225
[3] Ferretti, L. et al.: Quantifying SARS-CoV-2 transmission suggests epidemic control with digital contact tracing. Science 368, eabb6936 (2020). https://science.sciencemag.org/content/368/6491/eabb6936
[4] Moghadas, S. M. et al. : The implications of silent transmission for the control of COVID-19 outbreaks. Proc. Natl. Acd. Sci. USA. first published July 6, 2020. https://doi.org/10.1073/pnas.2008373117
[5] Grassly, N.C. et al.: Report 16: Role of testing in COIVD-19 control. Imperial College London (23-04-2020), doi: https://doi.org/10.25561/78439.
[6] NHS: Coronavirus (COVID-19). https://www.nhs.uk/conditions/coronavirus-covid-19/
[7] Kucharski, A. et al.: Effectiveness of isolation, testing, contact tracing, and physical distancing on reducing transmission of SARS-CoV-2 in different settings: a mathematical modelling study. Lancet Infec. Dis. Published June 16, 2020. https://www.thelancet.com/journals/laninf/article/PIIS1473-3099(20)30457-6/fulltext
[8] CDC: Coronavirus Disease 2019 (COVID-19) Testing Overview. Updated July 2, 2020. https://www.cdc.gov/coronavirus/2019-ncov/hcp/testing-overview.html
[9] 熊谷 徹: 日独のコロナ検査体制はなぜ大きく異なったのか?(下). 日経ビジネス 2020.06.08. https://business.nikkei.com/atcl/seminar/19/00023/060400173/.
[10] Altman, D. G. and Bland, J. M. Diagnostic tests 2: predictive values. BMJ 309, 102 (1994). https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2540558/pdf/bmj00448-0038a.pdf
[11] Katz, A. P. et al.: False‐positive reverse transcriptase polymerase chain reaction screening for SARS‐CoV‐2 in the setting of urgent head and neck surgery and otolaryngologic emergencies during the pandemic: Clinical implications. Head & Neck First published 12 June 2020. https://onlinelibrary.wiley.com/doi/full/10.1002/hed.26317
[12] Binnicker, M.: Coronavirus tests to reopen the economy have important limitations, notes this diagnostics expert. Forbes 2020.04.24. https://www.forbes.com/sites/coronavirusfrontlines/2020/04/24/coronavirus-tests-to-reopen-the-economy-have-important-limitations-notes-this-diagnostics-expert/#41aa97636ed0
[13] Abderrahim, T.: COVID-19 control and the economy: test, test, test (June 19, 2020). Available at SSRN: https://ssrn.com/abstract=3631364 or http://dx.doi.org/10.2139/ssrn.3631364
[14] 首相官邸: 新型コロナウイルス感染症に関する安倍内閣総理大臣記者会見. 2020.5.25. https://www.kantei.go.jp/jp/98_abe/statement/2020/0525kaiken.html
引用した拙著ブログ記事
2020年7月7日 新型コロナ分科会への期待と懸念
2020年7月3日 流行第1波の再燃
2020年6月1日 PCR検査の精度と意義
2020年5月29日 下水のウイルス監視システム
2020年4月6日 あらためて日本のPCR検査方針への疑問
2020年3月24日 PCR検査をめぐる混乱
2018年3月11日 食の安全と安心
カテゴリー:感染症とCOVID-19
カテゴリー:社会・時事問題