専門家会議の5月29日記者会見とその記事への感想
はじめに
新型コロナウイルス感染症対策専門家会議は、5月29日 、記者会見を行いました。出席メンバーは座長の脇田隆字氏(国立感染症研究所・所長)、副座長の尾身茂氏(独立行政法人地域医療機能推進機構・理事長)、押谷仁氏(東北大学教授)、それにクラスター班から西浦博氏(北海道大学教授)が加わっていました。
私はこの記者会見を視聴して、感想と分析をすぐにこのブログに書き始めました。ところが、翌日、書き終えたところでアップロードしようとしたら、BuzzFeedの記事 [1] が目にとまりました。「新型コロナによる死亡者、なぜここまで少ない? 海外で実施されていないある調査が感染拡大を防止」という題目で、専門家会議の記者会見の内容を記事にしたものでした。
当該記事には、記者会見の主旨が文字起こしされ、よく内容がまとめられていました。そこで、あらためてこの記事に沿った形でブログを書き直しました。結論から述べれば、専門家会議の記者会見もこのBuzzFeedの記事も、理解できるところとわからないところがあるということです。そして事実誤認もあるというのが、私の個人的見解です。
このブログ記事では、BuzzFeedにあるサブ項目もそのまま引用しながら、項目ごとに述べたいと思います。
1. 欧米諸国よりも少ない死者数、なぜ?
これまで散々国内外のメディアでも取り上げられていますが、日本は欧米諸国と比較して、感染者数と死者数が著しく少ないという事実があります。この事実を踏まえながら、政府専門家会議は、死亡者数や重症者数を減らす点で一定の成果を上げた、という見解を示しています。
なぜ、このような結果となったのかについては、BuzzFeedの記事でもあるように、尾身副座長は、以下の4点を、要因として挙げていました。
1) だれもが医療にアクセスできる国民皆保険制度
2) 医療レベルの高さ
3) 保健所
4) 市民の衛生意識の高さ
これらの中で、3)と4)は前回のブログ記事「世界が評価する?日本モデルの力?」でも示したように、国内外のメディアも指摘していて、多くの人が納得するのではないかと思います。保健所の激務に裏付けられる活躍は誰もが認めると思いますし、米国のCDCの日本地方版のような役割を果たしたと言えるかもしれません。一方で、受診の目安(37.5℃、4日間)が壁になるとともに、PCR検査の流れが悪いことによって、陽性患者の病院への収容が全体的に遅れ、重症者と死亡者を増やしたことは否めません。
市民の衛生意識の高さは、こまめに手を洗うことやマスク着用に現れており、感染防止に一定の貢献があったと思われます。日本人の誰もが思いつくことでしょう。しかし、これも別に日本特有のものではなく、東アジアに共通に見られることです。中国、台湾、シンガポール、タイなどにおいては、マスク着用率はむしろ日本より高かったと言われています(図1)。

図1. テレビの情報番組が伝える各国のマスク着用率.
1)の保険制度や2)の医療レベルは、直接関係ないでしょう。なぜなら、保険制度があったから、医療レベルが高かったからと言って、感染率(感染者数)そのものが減るとも思えないからであり、その分一定の確率で、重症化や致死に至るケースは出てくるからです。
東アジアを広く見渡せば、日本同様、感染者数も死者数も欧米と比べて著しく抑えられており、ベトナムのように死者数ゼロの国もあります。致死率や100万人当たりの死者数で言えば、むしろ日本の方が成績が悪いです。日本の対策が、死亡者数や重症者数を減らす点で一定の成果を上げた、と手放しで言うことはできないと思います(後述)。東アジア共通にある、未知の要因(→日本の新型コロナの死亡率は低い?、COVID-19を巡るアジアと欧米を分ける謎の要因と日本の対策の評価 )に助けられたと言った方がいいように思います。
専門家会議の記者会見でも、そして当該記事の中にもあるように、尾身氏自身が「韓国や台湾など東アジア諸国と比較をすると、日本よりも死亡者数が少ない国が存在することは事実だが、欧米諸国と比べると日本における新型コロナによる死亡者数は圧倒的に少ない」と述べています。だとするなら、東アジア/西太平洋諸国・地域の死亡者数が少ないという事実に立って、その中での日本の対策の位置付けと考察をするのが、専門家会議の役目だと思います。
その面では、むしろテレビのワイドショーや情報番組が、さまざまな角度から欧米と東アジアの被害の差の要因を議論していることの方が、より好ましく適切な姿勢だと思われます。
2. 水面下での感染拡大を防いだクラスター対策
当該記事でも示されているように、尾身氏は、中国由来の感染の波を「第一波」、欧米由来の感染の波を「第二波」と呼んで、それらの波の中で、流行を的確に捕捉したことが「急激な感染拡大を防止することにつながった」と述べていました。
ここで、尾身氏が、それを裏付けるとして説明していたのが、図2のスライドです。2月18日から2月25日の間の累積感染者数の増加を、日本、ドイツ、フランス、英国、米国、イタリア、台湾、韓国での事例と比較して解説していました。

図2. 記者会見でのスライド:中国由来、欧州由来の感染拡大の検出(赤矢印は数値の間違い [取り違え] を指す).
しかし、尾身氏の説明について、私は何度記者会見の動画を視聴しても、BuzzFeedの記事を読んでもよくわかりませんでした。
図2のように、ドイツ、フランス、英国などでは、この時期、感染者数は大きく増加していませんが、日本では2月18日に60人確認されていた累積感染者数が2月25日には149人に増えています。この時期、「欧米では感染拡大が水面下で起こっていたため、その後の感染爆発につながったと考えられる一方で、日本では同時期に積極的な対応を行うことで感染伝播を補足できていた」、と尾身氏は述べていました。記事もそのような結論を記しています。
一例として、尾身氏は図2のスライドで、ドイツと日本の感染者数の増加を比べながら、日本は増加のスピードが抑えられていると強調していましたが、欧米における感染者の爆発的増加は、原因がよくわかっていません。もちろん、流行初期における中国やクルーズ船などの感染事例を、「対岸の火事」のように見ていた欧米諸国の対応が遅れた感は否めませんが、これだけの差が出ると、対策の遅れのほかにも大きな要因があると考えた方が合理的です。
なお、図2で赤枠で囲んだ台湾の韓国の数値は、専門家会議が取り違えています(図3参照)。彼らのまったくの不注意ですが、他国のデータを間違えてはいけません。
私は念のため、2月18日から25日の期間も含む5月30日までの、累積感染者数の推移を調べてみました。図3に示すように、Y軸のスケールは異なりますが、各国とも同じようなパターンの増加を示しており、かつ立ち上がりの時間的なズレもあるので、取り立てて2月18–25日の感染者数のデータを出して、クラスター対策が成功したと述べるほどの意味はないように思えます。
ただ、日本の感染拡大(3月下旬)までの長いラグを考えれば、クラスター対策によって、しばらく感染拡大が押さえ込まれたと考えられなくもないです。しかし、何しろこの時期(2月18–25日)の検査数は非常に少ないので(日本全体で約900件/日)、感染全体が把握されているとはとても思えないです。後述するように、クラスターの網からダダ漏れして、3月上旬には感染経路不明者がたくさん出ています。勘ぐれば、東京五輪のことが頭にあった政府や東京都が検査数を少なくして、確定陽性者を抑えたとも考えられます。

図3. 日本、欧州4ヶ国、米国、台湾、および韓国における累積感染者数の時間的推移:Y軸のスケールが違うことに注意(2月25日の累積感染者数を赤矢印で示す).
図2と図3を比べると、2月25日の感染者数が微妙に違いますが、これは、どのサイトの集計データを使ったかに依存しますので問題はないと思います。しかし、上述した台湾と韓国のデータの取り違えは、ウェブ上の動画でも残りますので、非常にまずいと思います。
クラスター対策については、記者会見でも盛んに感染伝播の経路を知るために効果的であったと強調していました。しかし、ここでも私はよくわからない説明に遭遇しました。「前向き接触者調査」と「さかのぼり接触者調査」という言葉がそれです。分析疫学においては前向き研究、後ろ向き研究という言葉が使われますが、接触者追跡に関して使われたこれらの言葉の説明はあいまいにしか聞こえませんでした。
記者会見でも記事でも述べていますが、日本では、感染者の濃厚接触者を洗い出す「前向き接触者調査」と、その感染者がどこで感染したかを特定し、共通の感染源にいた濃厚接触者を洗い出す「さかのぼり接触者調査」の2種類を行ってきたとしています(図4)。この言葉自体の定義はいいのですが、要は徹底的な検査で感染者を探し出すということをしなければ、意味がありません。
実際に、「前向き接触者調査」と「さかのぼり接触者調査」で、どのような検査をし、どのように感染者と感染経路を割り出したのか、説明を聞いていてもわかりませんでした。なぜなら、繰り返しますが、クラスター戦略の方針の下での積極的疫学調査では、無症状濃厚接触者は検査されておらず、かつ感染者の発症前の濃厚接触者は追跡されていないからです(→あらためて日本のPCR検査方針への疑問、無症状の濃厚接触者はPCR検査を受けられない)。そうであれば、感染経路は決してわかりません。
日本では、PCR検査をより重症になりそうな有症状者の陽性確定に集中的に適用してきたわけなので、結局は前向きだろうが、さかのぼりだろうが、感染伝播経路の全体像を把握することはむずかしく、かならず漏れが出てきます。それも相当数の漏れが出てくるはずです。現に3月上旬には、すでにかなりの市中の感染経路不明者が出ていたというのが、この対策における検査方針の欠点を物語っています(→SARS-CoV-2感染者の爆発的増大の兆し?)。

図4. 記者会見でのスライド:クラスター対策における濃厚接触者の追跡.
そして記者会見では、ほとんどの国ではこの「さかのぼり接触者調査」は行われていないと言っていましたが、これは明らかに事実誤認だと思われます。
濃厚接触者を徹底的に検査で探し出すというのが多くの国の方針であり、網羅的な追跡が行われています。たとえば、韓国は宗教関係者で集団発生したときに、信者20万人を一気にPCR検査で調べるということを行いました [2]。これまで感染経路不明者は常に10%以内に抑えられており [3]、日本より圧倒的に追跡調査が行われています。シンガポールでは、4月からの外国人労働者の感染者急増で、30万人の検査が実施されました。台湾では、検査に先駆けて濃厚接触者や海外からの入国者の隔離が徹底的に行われました。前向きだろうが、さかのぼりだろうが、そもそも関係ないのです。
諸外国では、世界標準の「検査と隔離」というシンプルな封じ込め作戦で新型ウイルスの対策を行ってきたわけですが、当該記事では、以下のような押谷教授の言述を含めた不思議なことが書いてあります。
(外国のように)封じ込めを目指す「前向き接触者調査」だけを行うと、「どうしても水面下での感染拡大を見逃すことが起こりうる」。しかし、日本の保健所では最初の段階から感染者の濃厚接触者の調査と合わせて感染源の調査が行われてきたことが幸いした。押谷教授は「なぜ日本で感染源調査を行うことができたのか、これから精査していく」と説明した。
私はこの文章を見て、まったく理解できませんでした。事実はまったく逆ではないか、と思うからです。専門家会議は不顕性感染からの二次感染を早くから認めています。にもかかわらず、無症状濃厚接触者は検査しないという方針を立て、検査もできる限り遅らせて重症化しやすいと思われる人から実施していました。検査をしなければ、感染経路の把握など十分にできるはずがありません。
封じ込めができず、サイレント・キャリアーなどの水面下の感染拡大を見逃していたのは、日本なのではないでしょうか。事実、クラスター対策は、始動開始直後から市中感染を許すようになり、後付け後付けのお手上げの状態になりました。
そして、海外流入組由来の(尾見氏が言う)「第2波」流行に至っては、クラスター対策はほとんど機能しなかったということになります。専門家会議が言うさかのぼり調査など、やりようがないわけですから。
3. 多くの場合、他人に感染させない伝播の特徴
COVID-19の病原体SARS-CoV-2の場合、感染者の多くは他の人に感染させない特徴があります。症状にかかわらず少数の感染者が二次感染させ、時には1人の感染者から10人以上に感染させるケースも確認されています(図5)。
尾身氏は、このような新型ウイルスの特徴を早い段階からとらえていたと述べていました。「疫学調査を行った保健所の人たちの報告によって重症、軽症にかかわらず、感染者が5人いたら4人は誰にも感染させないということが、かなり早い時期にわかっていました」と言っています。
さらに、押谷教授がしきりに、このウイルスの感染伝播の傾向が不思議だと言っていたことと、初期の段階でクラスター制御ができれば、一定程度感染拡大も制御できるということを、クラスター対策実施の基本にしてきたという言述を取り上げています。
しかし、このSARS-CoV-2の感染形態は不思議でもなんでもなく、20%の感染者が80%の二次感染者を生むという20/80理論は古くから提唱されています [4, 5]。2003年の、同じコロナウイルス であるSARS-CoVによる感染症流行の際も、一部の感染者がスーパースプレッダーになって二次感染させることが報告されています [6]。押谷教授がこの理論を知らないとも思えないのですが。
つまり、スーパースプレッダーを中心とする少数の無症候性感染者、発症前無症状・軽症感染者が大部分の二次感染を発生させるということであり、流行全体に大きな影響を与えるということなのです。ここをもっと網羅的に、面つぶし式に捉えなければいけなかったということでしょう。

図5. 記者会見でのスライド:クラスター対策における伝播の特徴の認識.
これまでも、政府専門家会議はクラスター対策の有効性を、ことあるごとに強調してきました。しかし、聞けば聞くほど、そして事実を見れば見るほど、疑問が湧いてきます。つまり、機会あるごとにクラスター対策の自己肯定化のためのネタを必死に探し、言い繕っているように思えます。胸を張って、「日本モデル」が成功したと言っているようには思えないのです。
その度に、新しい言葉が出てくることは、それを物語っているように思えます。今回の「前向き接触者調査」と「さかのぼり接触者調査」は、専門家会議からは初めて聞いた言葉です。それとも、これまで私が知らなかっただけでしょうか。そもそもこのような言葉を出す必要もありません。
専門家会議は、4月上旬から中旬の感染者数増大が見られた時期に、「検査が必要な人に対し、PCR検査が迅速に行えなかった」ことが課題だったと位置付けています。まさしく、これがクラスター対策の本質的欠陥を言い表しています。「迅速に行えなかった」のではなく、そうしないことを基本方針としてきたわけですから。PCR検査の拡充という当初の対策本部の方針(→新型コロナウイルス感染症流行に備えるべき方策)や「地方衛生研究所や民間の検査向上」という初期方針の項目は、クラスター対策の始動時点で削除されています。
最後に記者会見と記事は「今こそ、人材育成、研究の問題に取り組むタイミングです。現在の準備期間は皆さんの協力によって作っていただいた機会です。この機会を逃さないで、しっかりと提言したような対策を国には迅速にやってもらいたい。これが、提言の最後の結論です」と結んでいます。この言葉の延長には、日本の対策の修正と改善と強化があるということを信じたいものです。
北九州市ではいま感染者が再び発生していますが、これは無症状の濃厚接触者全員を検査するという、方針転換の賜物だと言えます。 404人の濃厚接触者全員を調べ、53人の陽性者を出しています。従来のクラスター対策では、これらの感染者は検出できなかったはずです。
4. 日本の異常なパターン
これまでブログ記事「日本の新型コロナの死亡率は低い?」、「COVID-19を巡るアジアと欧米を分ける謎の要因と日本の対策の評価 」、「日本における謎の死亡率上昇の要因ー高齢化の影響?」などで指摘していますが、日本の累積死者数の指数的増加は他国に見られない異常なパターンを示しています。すなわち、他国では、1ヶ月ほど経つと増加曲線はプラトーに入るのに、日本では直線的に伸び続けており、まだプラトーに入らないのです。これはカウントされていない隠れコロナ死者がいるためか、あるいは日本のクラスター対策がこのようなパターンを生んでいるのか、ということを考察しました。
そこで、ここでは累計感染者数の指数的増加をみてみたいと思います。図2および図3に示した国々の累計死者数の増加を、図6に示します。図からわかるように、累積感染者数の増加においても、やはり日本は異常なパターンを示しており、他国に比べるとかなり増加が緩やかになっています。同様なパターンを示す国をアジア内で探したところシンガポールがありましたので、それを参考に図に入れてあります。
この緩やかな増加は、クラスター対策の影響なのでしょうか。それとも、この対策とも関係ありますが、検査控えのために本来はカウントされべき隠れ感染者が、初期の1カ月くらいの間にいたということでしょうか。おそらくは、全体的に検査不足が影響し、陽性確定が遅れ気味になる(確定数が小出しにされてきた)ことによって、直線的な伸びになってしまったのではと推察されます。このような初期の40日までの緩やかな伸びは、2月21日から東京五輪延期が決定された頃の3月下旬までの期間に相当します。
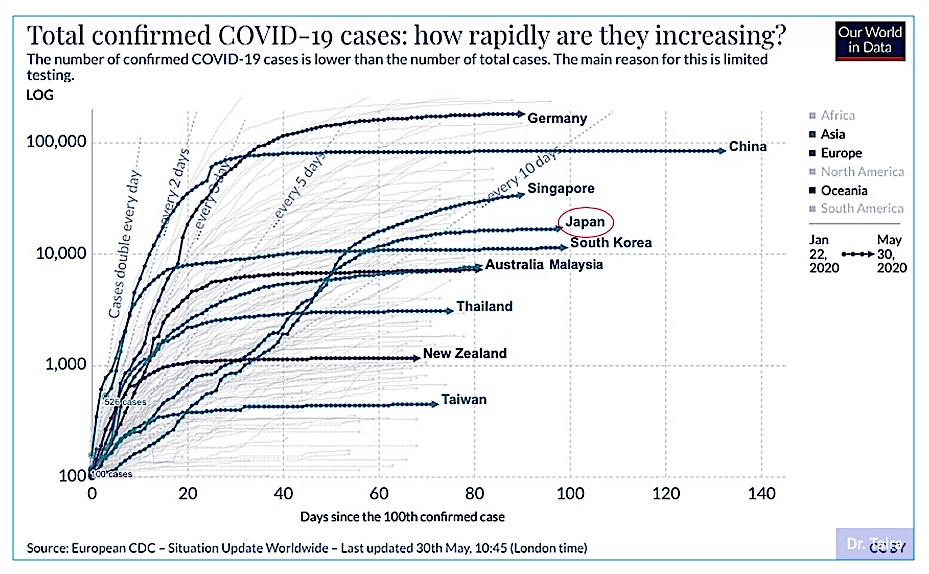
図6. 主な国の累積感染者数の増加パターン(Our World in Dataからの転載図).
シンガポールの累積感染者数の緩やかな伸びの理由はわかりませんが、SARSの経験が感染症対策に生かされていることは確かです。日本のアナログ的な濃厚接触者の追跡ではなく、スマートホンのapp(ただし普及率は高くないと言われていますが)を利用した国民と政府の情報共有や、徹底的な社会的距離政策が感染者拡大抑制に働いていると思われます [7]。
さらに、日本と主な国における致死率の時間的変化も比較してみました。感染確定の時期と死亡の時期は時間差があるので、正確な致死率を出すのはむずかしいですが、単純に時系列での累計死者数を累計感染者数で割って、算出・作図したのが図7です。
ここでも日本の異常なパターンが見られます。すなわち、各国の致死率が増加、あるいは変動しながら、直近1カ月でほぼ横ばいか、緩やかな変化で推移しているのに対し、日本は今だに上昇し続けているのです。これは100万人当たりの死者数で見られる傾向と同様です。図中、台湾とシンガポールは、それぞれ累積死者数が7人、23人ときわめて少ないので、その影響で下降曲線を描いていると思います。感染者の累積増加では、日本と類似したパターンを示しているシンガポールですが、致死率ではまったく異なります。

図7. 各国の致死率の時間的変化(Our World in Dataの集計データに基づいて作図).
この日本の異常なパターンの原因の一つとして、前回も考察したように、クラスター対策で採られたPCR検査の方針の影響が挙げられるのではないかと考えています。すなわち、検査限定で重症者が優先的に検査される方針であったために、そのしわ寄せが感染者全体に及び、発症から検査で患者確定・入院するまでの経過時間が各国よりも長くなったということです。その結果、かえって重症化しやすい状態を招き、今なお致死率を上昇させているのではと推察しています。致死率の高さは検査不足によって感染者を捉えられていない、母数の低さによるものでしょう。
もちろん、日本の高齢化率の高さも考慮しなければなりませんが、同じ高齢大国であるイタリアでは、他国と同様に早々と増加傾向が緩やかになっています。
政府専門家会議は、日本の感染者数と死者数の(トロトロと直線的に続く)異常な増加パターンについて一切説明していません。なぜ、今なお死者数が増加しているのか、説明する必要があると思います。
おわりに
世界保健機構(WHO)も国内外のメディアも、日本の感染者数や死者数が少なかったことを成功と認めています。にもかかわらず、海外のメディアは、「摩訶不思議」、「謎である」、「何から何まで間違っているけど」、「運がよかった」という形容付きで、成功だと述べています(→世界が評価する?日本モデルの力?)。決して、クラスター対策が成功したとは、どこも言っていないのです。
この伝え方が、日本のこれまでの対策の本質を表しているのではないかと思います。つまり、日本の対策には、合理的に考えて見かけの成功の要素を見いだすことがむずかしく、決して世界の手本となるようになるものでもなく、ましてや真似する国も現れないだろうということです。そして、たまたまの運の良さを成功とすり替え、「改めるべき誤りや過ちをスルーするという過ちを犯す」のが、日本の権威の最大の欠点でもあります。
専門家会議の報告書を読むと、検査拡充の方針は挙げられていますが、依然としてクラスター対策を基本として、感染が追えなくなったらまた接触削減をやればいい?というようなニュアンスを感じます。しかし、安倍政権の経済にシフトしている性質を考えれば、流行が再燃したとしても緊急事態宣言と接触削減のセットの発動には二の足を踏むことでしょう。
そして、現行のクラスター対策とその延長ではこの先必ず失敗します。なぜなら、政府や専門家会議はこの感染流行の対策については自己肯定(いい例が日本モデルという言葉)ばかりで失敗点の洗い出しを行なっておらず、そこから得られる教訓を次の対策の改善に生かすということをしていないからです。
日本はいつまでも「クラスター対策」に拘泥している場合ではなく、第2波、第3波の流行に備えて、シンプルに「検査と隔離」の強化という基本の封じ込め作戦(あるいは感染拡大抑制戦略)に、素直に転じていくことが必須だと思います。今は、韓国、中国、台湾、シンガポールなどの周辺国ではすでに実践されているように、検査とICTという近代的なツールがあり、これらを最大限に活用することが求められていると思います。
たとえば、流行が下火になった今だからこそ、エッセンシャル・ワーカーに焦点を当てたスクリーニング検査と自主検査が可能な民間検査の拡大が望まれます。
検査不足にもかかわらず単に運がよかっただけの第1波の収束にあぐらをかいていては、この夏にまた流行を繰り返すことになり、さらには本格的流行を迎えるこの冬にはとんでもないことになります。
引用文献・記事
[1] 千葉雄登: 新型コロナによる死亡者、なぜここまで少ない? 海外で実施されていないある調査が感染拡大を防止. BuzzFeed 2020年5月30日. https://www.buzzfeed.com/jp/yutochiba/covid-19-senmonka-200529
[2] YONHAP NEWS: 集団感染の宗教団体 大邱の検査済み信者62%が陽性=韓国. 2020.03.03. https://news.yahoo.co.jp/articles/2a2d24c6982a873ddd6bf2bba854eabe31503e10
[3] Ministry of Health and Welfare: Coronavirus Disease-19, Republic of Korea. http://ncov.mohw.go.kr/en/
[4] Woolhouse, M. E. J. et al. Heterogeneities in the transmission of infectious agents: Implications for the design of control programs. Proc. Natl Acad. Sci. USA 94, 338–342 (1997). https://www.pnas.org/content/94/1/338
[5] Lloyd-Smith, J. O. et al.: Superspreading and the effect of individual variation on disease emergence. Nature 438, 355–359 (2005). https://www.nature.com/articles/nature04153
[6] CDC: Severe Acute Respiratory Syndrome --- Singapore, 2003. MMWR. May 9, 2003 / 52, 405-411. https://www.cdc.gov/mmwr/preview/mmwrhtml/mm5218a1.htm
[7] Rogers, A. : Singapore was ready for Covid-19—other countries, take note. WIRED 2020.03.12. https://www.wired.com/story/singapore-was-ready-for-covid-19-other-countries-take-note/
引用拙著ブログ記事
2020年5月28日 日本における謎の死亡率上昇の要因ー高齢化の影響?
2020年5月26日 世界が評価する?日本モデルの力?
2020年5月18日 COVID-19を巡るアジアと欧米を分ける謎の要因と日本の対策の評価
2020年5月13日 日本の新型コロナの死亡率は低い?
2020年4月7日 無症状の濃厚接触者はPCR検査を受けられない
2020年4月6日 あらためて日本のPCR検査方針への疑問
2020年3月25日 SARS-CoV-2感染者の爆発的増大の兆し?
2020年2月19日 新型コロナウイルス感染症流行に備えるべき方策
カテゴリー:感染症とCOVID-19
カテゴリー:社会・時事問題