今年の冬の新型コロナ・インフル検査・診断は大丈夫?
はじめに
今年の冬は、新型コロナウイルス感染症COVID-19とインフルエンザの同時流行が懸念されています。しかも、新型コロナについては、今まで以上の流行になる可能性があります。それに備えて、検査体制の拡充やインフエンザワクチンの接種を促すメッセージも国から出されています。一方で、国が示しているような検査体制でうまく回るのか、発熱などの有症状者が混乱なく受診できるか、迅速に確定診断まで行きつけるのかなど、心配なこともいろいろとあります。
現在の日本の流行状況を見ると、個人や事業者レベルでの公衆衛生に関する行動変容(マスク着用、手洗い、消毒、換気、対人距離確保など)以外にこれといった感染予防策がとられておらず、一方で経済活動を促進する方向に動いていますので、陽性者数について好転する様子が見られません。すなわち、毎日の新規陽性者数で言えば、日本全体では400人強、東京都においては150人前後がベースラインになっており、これ以上減少する傾向がうかがわれません。
おそらくこのままの無策の状態では、このベースラインから晩秋・冬に向かって感染者数が急増していくと予測されます。まずは、北海道をはじめとする北日本で感染者増加が顕著となり、その後全国的に蔓延していくでしょう。ここでは、この秋冬に備えるべき受診・検査体制について国の現在の方針で果たして大丈夫なのか、考えてみたいと思います。
1. 南半球におけるインフルエンザ流行
北半球では、上述したように、この冬のCOVID-19とインフエンザの同時流行、すなわちツインデミックが懸念されています。それでは、日本の真夏に冬であった南半球の国々では実際どのような状況であったのか、見てみたいと思います。
すでに何度となく報道されているように、オーストラリアや南アフリカなど南半球の国々では、2020年の冬、インフルエンザの流行が記録的に低く抑えられたことがわかりました。この事実をテレビの報道から拾ったのが図1です。オーストラリア、南アフリカでは2020年の冬(日本の2020年夏)は前年に比べてインフルエンザ発生数が激減していることがわかります。ブラジルにおいても減少傾向にありますが、前2カ国と比べると顕著ではありません。
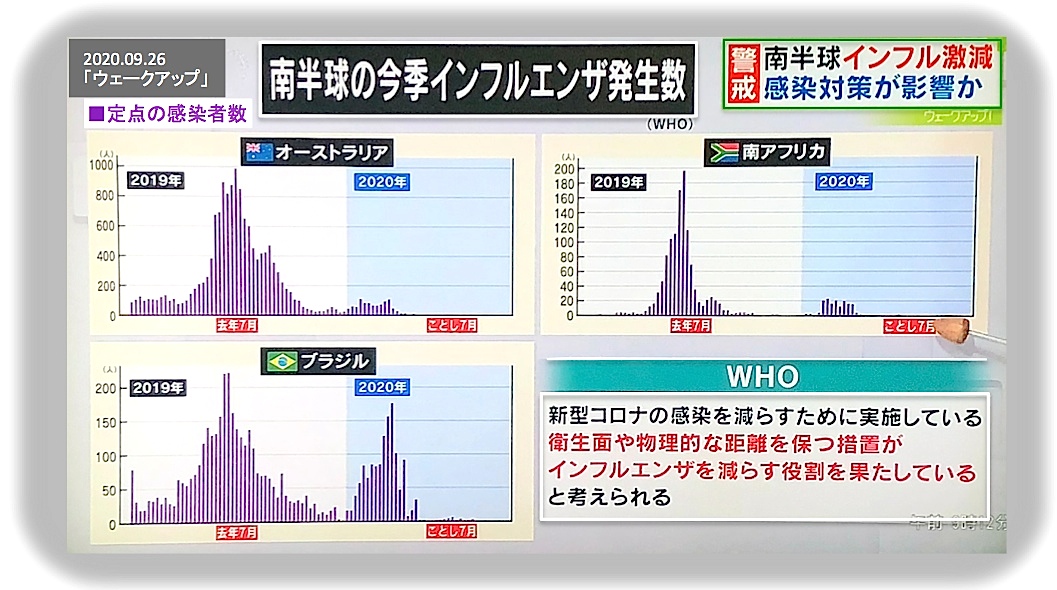
図1. テレビが伝えるオーストラリア、南アフリカ、ブラジルにおけるインフルエンザの新規患者数/日の推移(2020.09.26 日本TV 「ウェークアップ」より).
世界保健機構(WHO)は、南半球でインフルエンザが激減した理由について、各国で進められた衛生面や物理的距離の確保などのCOVID-19感染予防対策が、結果としてインフルエンザ予防にも効いたのではないかと推察しています(図1)。ブラジルの効果が他国と比べて低いのは、感染予防対策の差ではないかと思われます。
南半球の国の多くは、COVID-19抑制策としてロックダウン等の一連の措置を導入しました。とくにニュージーランド、南アフリカ、アルゼンチンなどは、厳格な都市封鎖を行ないました。オーストラリアは、一部のビジネスや業種を除いて営業を制限しました。加えて大規模な集会の禁止や学校閉鎖にも踏み切りました。
COVID-19感染予防策としてとられた外国からの旅客便の乗り入れ制限も、インフルエンザも含めて抑え込む効果を上げていると考えられます。2020年3月以降、オーストラリア、ニュージーランド、南米のチリやアルゼンチンなどの国々は、国際便の乗り入れを禁止しています。
WHOが言うように、これらの政府の対策の上に、市民レベルでの衛生面での行動変容(マスク着用、手洗い、対人距離の確保といった習慣)が大きな効果を生んだと思われます。オーストラリア保健省は、COVID-19の流行に際してとられたさまざまな公衆衛生上の対策や、政府のメッセージを国民が守っていることが、インフルエンザの流行抑制に影響を与えている可能性が高いと述べています [1]。
今年のインフルエンザ流行の激減については、このほかにも、ウイルスの干渉が影響しているのではないかということも言われています。これは、異なるウイルスが感染した細胞では、いずれかのウイルスの増殖が抑制されるという現象です。
現時点では、SARS-CoV-2とインフルエンザウイルスとの間で干渉が起こっているということについて、科学的証拠があるわけではありませんが、最近では、インフルエンザと風邪のウイルスが干渉している可能性を示す、英国グラスゴー大学の研究チームの興味深い論文があります [2]。
本研究では、2005年から2013年における、ウイルス性呼吸器疾患の疑いがある患者4万4,230例の急性呼吸器疾患例の検体について、A型およびB型インフルエンザウイルス、ライノウイルス、RSウイルス、コロナウイルスなど11種類の呼吸器系ウイルスの感染パターンを調べました。その結果、35%が少なくとも1種類のウイルスに対して陽性を示し、このうち8%は複数のウイルスに感染していたことがわかりました。
ベイズ階層モデリングよる解析の結果、A型インフルエンザに感染している患者では、最も一般的な風邪ウイルスであるライノウイルスに感染する率が約70%低いことから、少なくともこれらの2つのウイルスの間では、混合感染を抑制する相互作用が生じることが判明しました。
研究チームは、呼吸器系ウイルスが気道内の細胞をめぐって争っている可能性や、あるウイルスに対する免疫応答による別のウイルスの感染妨害などを考察しています。
2. 日本におけるインフルエンザ流行
一方で、2019年−2020年冬の日本におけるインフルエンザ発生はどうでしょうか。厚生労働省が公表したデータ [3] を見ると、やはり今年は前年、前々年と比べると大きく減少していることがわかりました(図2)。とくに2020年9週以降は、COVID-19が本格的に流行し始めた時期であり、マスク着用などが徹底され始めた頃だと思います。
ちなみに、2020年第10週~2020年第14週では、インフルエンザウイルスのB型(67%)、 AH1pdm09(30%)、AH3 亜型(2%)の順に発生率が高かったと述べられています。
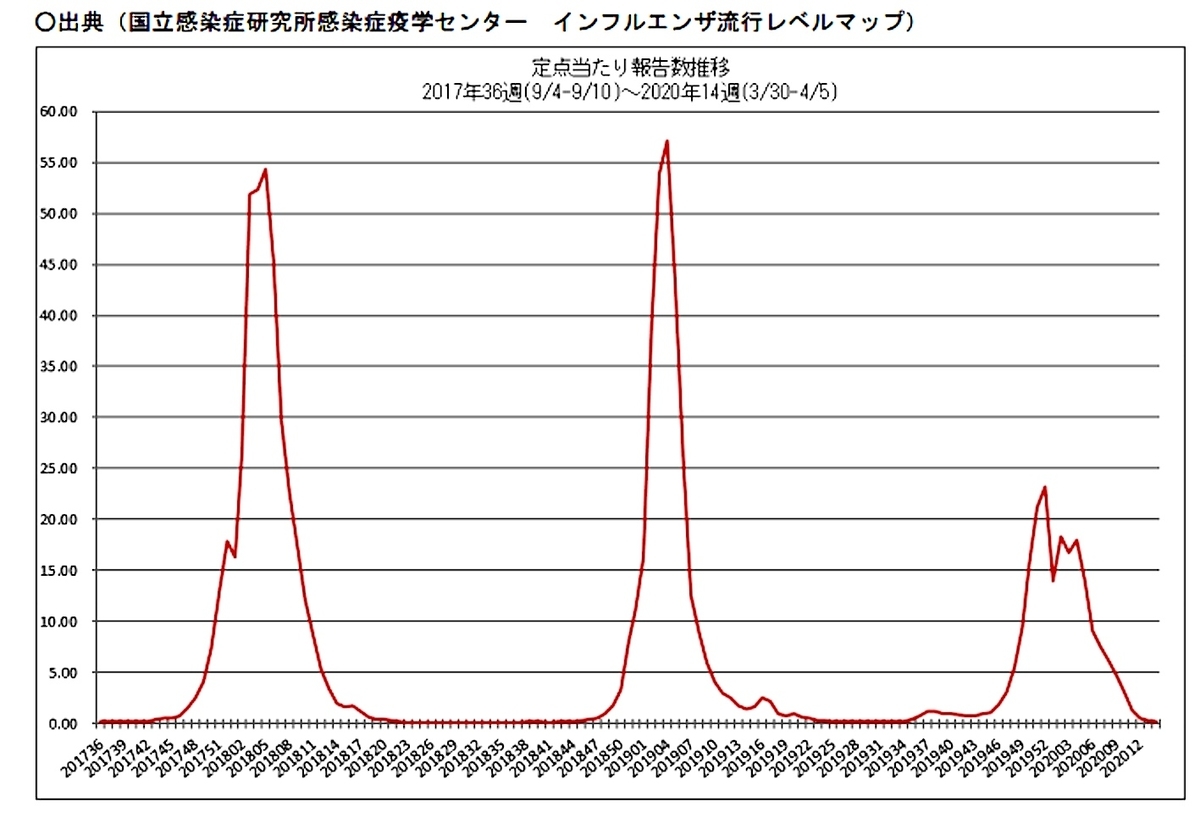
図2. 日本における2017年からのインフルエンザ患者の発生(厚生労働省[3]より).
それでも、2019年12月から今年の1月にかけては週10万人を超えるインフルエンザの患者が見られています。この数は、これまで国内で記録されたCOVID-19の患者数よりも圧倒的に多いです。感染症対策でインフルエンザの発生抑制にも効果があるとはいえ、COVID-19患者数と同等かそれ以上の数のインフルエンザの患者が病院に押し寄せることも予測されます。
3. 同時感染の事例
今年のCOVID-19とインフルエンザの同時感染(co-infection)については、すでにいくつかの報文があります [4, 5, 6, 7]。また、混合感染によって重症化するのではないかという報道もあります [8]。同時感染は稀な事例かもしれませんが警戒は必要でしょう。
COVID-19感染予防対策がインフルエンザの感染予防になり得ることは確かであり、異種ウイルス間の干渉作用もあるかもしれませんが、この秋冬の同時感染の流行も確実に考えておくべきです。
この秋冬のツインデミックの予測に鑑みて、COVID-19とインフルエンザ、あるいは季節性コロナウイルスによる風邪の識別診断は重要であり、そのためには検査が必須です。この面で最も効力を発揮するのはマルチプレックスPCRです。一つの検体で異なる遺伝子の存在を判定できるこの技法は、COVID-19かインフルエンザか、あるいは同時感染かを、最も高い精度で判定することを可能とします。
米国疾病管理予防センターCDCは、新型コロナとインフルの同時流行に備えて、すでに両方のウイルスを同時検出する検査プロトコールを発表しており、FDAによる緊急使用許可(EUA)を得ています [9]。"CDC Flu SC2 Multiplex Assay"と名付けられたこの検査法は、マルチプレックスプローブRT-PCRを利用してインフルエンザA型とB型、SARS-CoV-2を1回の操作で検出できます(図3)。

図3. CDCが発表したSARS-CoV-2とインフルエンザウイルスの同時検出のためのPCRプロトコール [9].
このSARS-CoV-2とインフルエンザウイルスの同時検出キットは、以下のような特徴があります。
1) 複数の遺伝子を標的として検出するPCR(マルチプレックスPCR)
2) 1つの遺伝子増幅に1プライマーセットとプローブ(TaqMan probe)を使うリアルタイムPCR(プローブRT-PCR)
3) 標的とする遺伝子は3つ
・A型インフルエンザウイルスのmatrix(M1) 遺伝子
・B型インフルエンザウイルスのnonstructural 2(NS2)遺伝子
4) インフルエンザAをFAM、インフルエンザBをYAKIMA YELLOW、SARS-CoV-2をTEXUS RED Xの3色蛍光シグナル(コントロールのRNase PはCY5)で検出。
CDCのホームページには、同キットとABI 7500リアルタイムPCR装置を使った操作手順が、動画付きで詳しく説明されています。
このほかロシュは、自社製自動PCR検査装置cobas® 6800/8800システムで使用する商業検査薬cobas® SARS-CoV-2 & Influenza A/B Testを開発しています [10]。本検査薬は、EU(欧州連合)などのCEマーク準拠の各国で使用可能であり、米国FDAの緊急使用許可(EUA)も取得しています。
日本では、澁谷工業とディックスバイオテック(鹿児島大学認定ベンチャー)が共同で、糖鎖固定化磁性金ナノ粒子を使ったSARS-CoV-2、インフルエンザウイルスA型およびB型を同時検出を可能とする高速PCR検査装置を開発すると発表しています [11]。
さらに、複数の細菌とウイルスを同時にPCR検出する「FilmArray 呼吸器パネル 2.1」(ビオメリュー・ジャパン株式会社)が、保険適用について承認されています [12]。
しかし、日本の現状をみると、どういうわけかマルチプレックスPCRの開発は低調であり、簡易抗原検査の活用に傾いています。安倍前首相が提言した1日20万件検査体制の構築は、そもそも簡易抗原検査を念頭においたものです(→学会の検査の捉え方と1日20万件の検査の不思議)。
3. 日本の検査戦略
加藤厚労大臣(当時)は、9月4日の記者会見で、COVID-19と疑われる人が受診する際の相談先を、10月以降、診療所の「かかりつけ医」など身近な医療機関が担うという新たな医療体制を表明しました [13]。名目上は、「地域の実情に合わせて多くの医療機関で発熱患者を診療する」という、体制整備なのでしょうが、保健所の負担軽減ということも大きいと思います。
厚労省は、新たに構築する医療提供体制について「かかりつけ医」を主体とする診断と検査を想定しています(図4)。発熱などの症状が出た人は、まずは近くの病院(かかりつけ医)に電話相談し、対応可であればそこで診断と検査を受けます。もし、そこでので診療や検査ができない場合は、医師が可能な医療機関を紹介することになっています。かかりつけ医がいない場合や、どの医療機関に相談していいか迷う人は、帰国者・接触者相談センターから改称する「受診・相談センター」に相談するということになっています。
先のブログ「学会の検査の捉え方と1日20万件の検査の不思議」でも紹介ように、日本感染症学会はこのフローに準じた受診・検査の手順を公表しています。
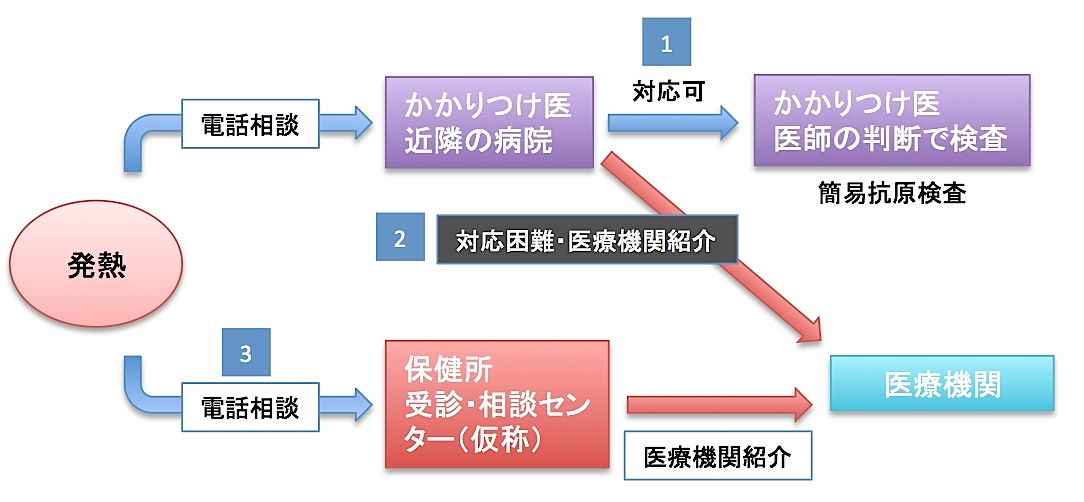
図4. 厚労省が公表した新しいCOVID-19(発熱)相談・受診のフロー
この受診相談・検査のフローを見ると、心配な点がたくさんあります。まずは、発熱相談に対応可能な「かかりつけ医・近隣の病院」を市民がどの程度利用できるかということです。そもそもこの対応可能な近隣の病院が増えなければ、始めから目詰まりを起こすことになります。事前の電話相談ということも医者の負担を増加させますし、果たしてどのくらいの病院が手を上げてくれるかという不安があります。特定の病院に相談が集中して、パンクする可能性もあります。
二番目に懸念されることは、検査に関することです。かかりつけ医が対応可能だとして、COVID-19とインフルエンザの識別診断を可能とする検査が適切に機能するかということです。使われる検査は、RT-PCRよりはるかに感度が落ちる簡易抗原検査キットによるものです。両方の病気は見かけ上識別診断がむずかしいので、検査で正しく病気の診断ができるか、偽陰性を陰性と判定したり、偽陽性が出てしまう危険性はないか、などの不安があります。
何よりも心配されることは、厚労省の指針では、発症から2日目から9日目の患者の簡易抗原検査では、陰性が出た場合は、そのまま確定診断としてよいということになっていることです。陰性の場合は、PCRの再検査も行なわれない結果、偽陰性はすべて見逃されてしまう危険性があります。
さらに厚労省は、感染軽減や検査の簡略化のために、患者の鼻の入り口の粘液も検体として使用できる方向に動いています。もしそうなれば、ますます偽陰性を発生させ、それを見逃す結果になりそうです。
加えて、季節性コロナウイルスによる通常の風邪の患者も紛れ込んでくる可能性があります(→学会の検査の捉え方と1日20万件の検査の不思議)。そうなると特異度でPCRに劣る簡易抗原検査では、偽陽性が頻繁に発生することも考えられます。単なる風邪の人がCOVID-19と誤診断される可能性もなきにしもあらずです。
三番目の懸念材料は、厚生労働省のいわゆる「PCR検査抑制策」の下で、この「かかりつけ医」の仕組みがうまく機能するかということです。つまり、かかりつけ医が適切に検査を勧める診断をしてくるかということです。そして、かかりつけ医が対応できない場合に、ほかの道筋でスムーズに検査までいくかどうかということです。紹介された医療機関で迅速に検査ができるか、「受診・相談センター」で応対が滞ることがないか、3-4月に検査の遅れで被害を拡大したことを考えると、十分に想定される不安材料があります。
おわりに
COVID-19感染防止策としての公衆衛生対策が、インフルエンザ感染予防としても有効であることはこれまでの状況から見えてきましたが、この冬のツイデンミックの可能性に対しては最大の警戒が必要だと思われます。この面で検査体制の整備が重要であり、マルチプレックスRT-PCRのような効率的で精度の高い検査法が望まれます。
不思議なことに、日本では国主導の新型コロナ・インフル用のマルチプレックスRT-PCRの開発は今のところ行なわれていないばかりか、PCR検査体制の整備も後退し、簡易抗原検査に取って代わられる状況で進んでいます [14]。
簡易抗原検査の利点は簡便性と迅速性ですが、新型コロナ・インフルの流行下における対処症としては少々能力不足であり、今の厚労省マニュアルに従えば、誤診断で混乱する可能性があります。にもかかわらず、PCRの感度、特異度を持ち出しながら、あれだけ偽陰性、偽陽性が出ると叫んでいる「感染症コニュニティ」の専門家やPCR拡充不合理論をかざす人たちは、精度で落ちる簡易抗原検査についての批判は皆無です。
簡易抗原検査は、富士レビオ製キット「エスプライン」使用が前提になっており、成田空港検疫もPCR検査から富士レビオ製装置での精密抗原検査に替わっていて、何やら胡散臭い気もします。
いずれにしろ、このままの政府の無策の状態では、晩秋から冬にかけてSARS-CoV-2感染者は急増すると予測されます。しかも今のベースラインからでは、これまでにない(8月をはるかに上回る)数の陽性者と死亡者が出る可能性が高いです。
早急に、エッセンシャルワーカーや事前確率の高い場所でのスクリーニング検査・ローラー作戦を実施すべきところですが、国にはやる気があるでしょうか。GoTo事業や経済を回すことに熱心なくらいに、防疫対策にも取り組んでもらいたいところです。感染者が急増すればGoToなど中止せざるを得ないのですから。
引用文献・記事
[1] Australian Gorvernment Department of Health: Australia influenza surveillance report No.10 2020. 10 to 23 August 2020. https://www1.health.gov.au/internet/main/publishing.nsf/Content/cda-surveil-ozflu-flucurr.htm/$File/flu-10-2020.pdf
[2] Nickbakhsh, S. et al.: Virus–virus interactions impact the population dynamics of influenza and the common cold. Proc. Natl. Acd. Sci. U.S.A. 116, 27142–27150 (2019). https://www.pnas.org/content/116/52/27142
[3] 厚生労働省: インフルエンザの発生状況について. 2020.04.10. https://www.mhlw.go.jp/content/000620714.pdf
[4] Zheng, X. et al.: Co-infection of SARS-CoV-2 and Influenza virus in Early Stage of the COVID-19 Epidemic in Wuhan, China. J. Infect. 81, E128-E129 (2020). https://www.journalofinfection.com/article/S0163-4453(20)30319-4/fulltext
[5] Cuadrado-Payán, E. et al.: SARS-CoV-2 and influenza virus co-infection. Lancet 395, ISSUE 10236, E84 (2020). https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(20)31052-7/fulltext
[6] Kondo, Y. et al.: Coinfection with SARS-CoV-2 and influenza A virus. BMJ Case Rep. 13, e236812 (2020). https://casereports.bmj.com/content/13/7/e236812.full
[7] Azekawa, S. et al: Co-infection with SARS-CoV-2 and influenza A virus. IDCases 20, e00775 (2020). https://www.sciencedirect.com/science/article/pii/S2214250920300834
[8] テレ朝news: インフルと新型コロナ 同時感染で重症化の恐れ. 2020.09.15. https://news.tv-asahi.co.jp/news_society/articles/000193208.html
[9] Centers for Disease Control and Prevention: CDC’s diagnostic multiplex assay for flu and COVID-19 at public health laboratories and supplies. Sept. 3, 2020. https://www.cdc.gov/coronavirus/2019-ncov/lab/multiplex.html
[10] ロシュ・ダイアグノスティックス: 新型コロナウイルスとインフルエンザウイルスA/B型を同時に検出するロシュのcobas SARS-CoV-2 & Influenza A/B遺伝子検査薬 がFDAの緊急使用許可を取得. 2020.09.07. https://www.roche-diagnostics.jp/ja/media/releases/2020_9_7.html
[11] 医療機器ニュース: 新型コロナ、インフルエンザA型、B型を同時検査できる高速PCR検査装置. 2020.09.24. https://monoist.atmarkit.co.jp/mn/articles/2009/24/news018.html
[12] (独)医薬品医療機器総合機構 医薬・生活衛生局: 新型コロナウイルス診断薬の承認について. 2020.06.02. https://www.pmda.go.jp/files/000235253.pdf
[13] 厚生労働省: 加藤大臣会見概要. 2020.09.04. https://www.mhlw.go.jp/stf/kaiken/daijin/0000194708_00273.html
[14] 首相官邸政策会議: 新型コロナウイルス感染症対策本部(第43回). 2020.09.25. https://www.kantei.go.jp/jp/singi/novel_coronavirus/th_siryou/sidai_r020925.pdf
カテゴリー:感染症とCOVID-19